脊索瘤手术风险大吗?能手术全切肿瘤吗?
脊索瘤是一种罕见的恶性骨肿瘤,可发生在中枢神经轴的任何部位。脊索瘤是一种实体,因为它是一种源自脊索残余的恶性肿瘤,脊索是一种胚胎结构,是诱导胚盘神经板所必需的。
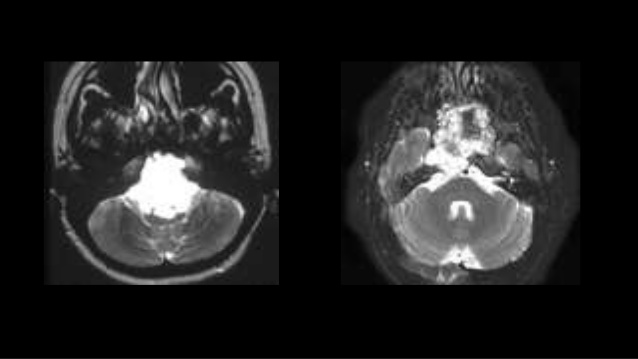
图片来源于网络,侵删
在头颈部部位中,大多数出现在颅底,少数出现在颈椎。在头颈部轴外位置也有脊索瘤的报道,包括鼻咽、副鼻窦、鼻侧壁、口咽和颈部软组织。鼻咽部的一些轴外脊索瘤与从斜坡延伸的窦道相关。男性和女性受影响相同,头颈部脊索瘤往往比其他部位早十年出现。脊索瘤往往是生长缓慢的肿瘤,头颈部脊索瘤的症状与肿块效应有关,包括头痛、颈部疼痛、复视或脑神经麻痹。儿童的一些脊索瘤可能与结节性硬化症相关,尽管这些肿瘤的行为似乎与散发性肿瘤没有区别。
脊索瘤手术能全切肿瘤吗?手术切除是目前脊索瘤治疗的主要方法,手术切除的范围是该病患者重要的预后因素之一。众所周知,脊索瘤具有在整个手术走廊种植肿瘤细胞的倾向,导致肿瘤复发。因此,在可行的情况下,整块切除而不侵犯包膜通常被认为是外科手术的黄金标准。然而,脊索瘤常发生在中线,并倾向于侵犯关键的神经血管结构及其周围,使得整块切除具有挑战性,而不会造成相当高的发病率。此外,在没有经验丰富的病理学家对切缘进行描述的情况下,“整块切除”的概念是不准确的,并且不能充分区分包含肿瘤组织的切缘和不包含肿瘤组织的切缘。关于手术入路和切除范围的决策必须作为成本效益分析进行,考虑多种患者和肿瘤特异性因素,包括肿瘤位置、涉及的神经血管解剖和患者功能状态等,目标是在就诊时尽可能彻底切除肿瘤,同时避免发病率。
积极切除(即可行时广泛切除或边缘切除)是脊索瘤患者重要的预后指标。来自流行病学研究的数据表明脊索瘤患者的总体平均生存期为6.29年。这些数据是在20多年前收集的,然而这些患者中只有84%接受了手术。此外,这些患者的肿瘤位置/范围和手术切缘尚不清楚。据报道,通过现代的积极手术,颅底脊索瘤的10年总生存率为对于活动脊柱和骶骨脊索瘤为58%脊索瘤的其他报告预后因素包括病理(去分化型脊索瘤预后较差)、既往切除术史(既往切除术后复发的继发性患者预后较差)以及骶骨脊索瘤、肌肉/骶髂关节受累和较高位置(高于S3),据报告所有这些因素的预后较差。
文章摘自网络,侵删
同类文章排行
- 管好这三步,RET融合肺癌患者少走弯路,活得更长更好!
- EGFR突变患者进展了别慌,从耐药检测到治疗选择这样做能找到新出路
- 这种药会降低10倍生存期,请肺癌患者警惕使用!
- 免疫治疗对EGFR突变肺癌有效吗?
- 新型免疫细胞疗法TILS,仅一次治疗为晚期头颈癌患者带来“稳定”的希望!
- 晚期肺癌跨过9年!他坦白秘密:抗癌4大法宝里,这件事最有效
- 演员李菁菁瘦到认不出 曾患乳腺癌如今已战胜病魔
- 临床植入式电极精准定位脑深部肿瘤边界
- 当FDA超级加倍重视OS,能否影响肿瘤药物研发格局?
- 预后极差、治疗选择有限 HER2突变晚期非小细胞肺癌患者迎创新疗法
最新资讯文章
您的浏览历史